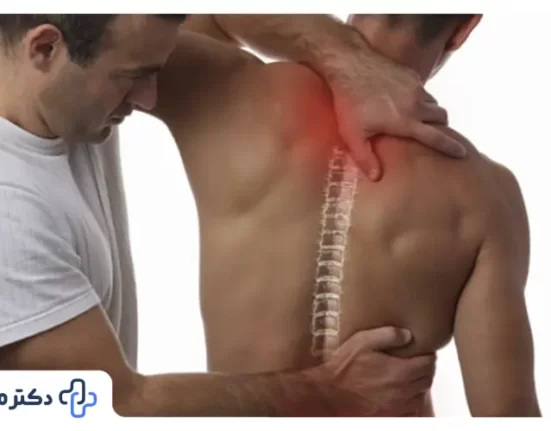
شکستگی ستون فقرات یک حالت پاره شدگی است که در آن یک یا چند قسمت از استخوانهای ستون فقرات شکسته میشوند. استخوانهای ستون فقرات، که به عنوان وُتربرگ هم شناخته میشوند، قسمتهای مهمی از ساختار اصلی ستون فقرات را تشکیل میدهند. ستون فقرات از جمجمه تا ستون کمری در بخش عقبی بدن قرار دارد و نقش حفاظتی در محافظت از نخاع فراسپینال و عصبها دارد.
شکستگی ستون فقرات میتواند ناشی از ضربههای مستقیمی باشد، مانند تصادفات رانندگی، سقوطها، ضربههای ورزشی یا صدمات دیگر. عوامل دیگری که میتوانند به شکستگی ستون فقرات منجر شوند، شامل امراض استخوانی مانند اوستئوپوروز (کاهش جریان استخوان) یا تومورهای خبیث (سرطانی) است.
علائم و نشانههای شکستگی ستون فقرات ممکن است شامل درد شدید در منطقه مصدوم، کاهش قدرت و حرکت در قسمت مصدوم، احساس غیرطبیعی در قسمت مصدوم، تورم و کبودی در محل شکستگی و حتی مشکلات عصبی باشد.
برای تشخیص شکستگی ستون فقرات، ممکن است نیاز به انجام تصویربرداری مانند ایکسرای، کامپیوتر توموگرافی (CT) یا رزونانس مغناطیسی (MRI) باشد. در صورت تشخیص شکستگی ستون فقرات، درمان ممکن است شامل استفاده از دستگاههای پشتیبانی مانند آکسیلوتومی، کُرسِتِی، پانسمانهای خاص، تزریقات محلی یا جراحی باشد. هر چند، درمان و مدت زمان بهبودی بستگی به مکان و شدت شکستگی، وضعیت عمومی بیمار و سایر عوامل مرتبط دارد.
چه افرادی بیشتر دچار شکستگی ستون فقرات می شوند؟
شکستگی ستون فقرات در همه افرادی که معرض خطر صدمه و شکنجه استخوانهای ستون فقرات قرار دارند، رخ میدهد. با این حال، برخی عوامل و شرایط میتوانند باعث افزایش خطر شکستگی ستون فقرات شوند. این عوامل شامل:
- سن: با پیر شدن، استحکام استخوانها کاهش مییابد و خطر شکستگی ستون فقرات افزایش مییابد. افراد مسنتر به طور کلی در معرض خطر بیشتری قرار دارند.
- جنسیت: زنان در مقایسه با مردان به علت داشتن استخوانهای کمتر و تحت تأثیر هورمونهای زنان، خطر شکستگی ستون فقرات بیشتری دارند. به خصوص در زمان ورود به دوران پس از یائسگی (پس از جمع آوری)، کاهش هورمونهای جنسی زنان (استروژن) میتواند استحکام استخوان را بیشتر کاهش دهد.
- اوستئوپوروز: اوستئوپوروز یا کاهش جریان استخوان یک بیماری استخوانی است که به دلیل کاهش جریان استخوان و کاهش استحکام استخوانها، خطر شکستگی ستون فقرات را افزایش میدهد.
- تاریخچه شکستگی ستون فقرات: در صورت داشتن تاریخچه قبلی از شکستگی ستون فقرات، خطر شکستگیهای بعدی نیز افزایش مییابد.
- بیماریهای مرتبط با استخوان: برخی بیماریها مانند بیماری کبودجریان (مثل لوپوز، روماتوئید آرتریت)، سرطان استخوان و هیپرپاراتیروئیدیسم (غده پاراتیروئید بیش از حد فعال است) میتوانند باعث کاهش استحکام استخوانها و افزایش خطر شکستگی ستون فقرات شوند.
- تغذیه ناقص: کمبود مواد مغذی، به ویژه ویتامین D و کلسیم، میتواند منجر به ضعف استخوانها شده و خطر شکستگی را افزایش دهد.
- تروما: صدمات ناگهانی و شدید به ستون فقرات، مانند تصادفات رانندگی، سقوطها یا ضربههای ورزشی، میتوانند به شکستگی ستون فقرات منجر شوند.
- فشار استخوان: برخی فعالیتها و شرایط میتوانند فشار زیادی بر استخوانهای ستون فقرات وارد کنند، مانند جابجایی اشیاء سنگین، شغلهایی که نیاز به خم شدن و حمل بار دارند، یا حتی استفاده بیش از حد از داروهای استروئیدی.
لازم به ذکر است که این فاکتورها تنها عوامل عمدهای هستند که میتوانند خطر شکستگی ستون فقرات را افزایش دهند، ولی هر فردی ممکن است با توجه به شرایط فردی خود، جوانب دیگری نیز در خطر بیشتر یا کمتر بودن قرار بگیرد. مهم است که در صورت وجود هرگونه نگرانی یا علائم مشکوک، با پزشک خود مشورت کنید.
شکستگی ستون فقرات چقدر شایع است؟
شکستگی ستون فقرات کمی شایعتر از شکستگی استخوانهای دیگر بدن است، اما هنوز یک مساله جدی به حساب میآید. شکستگی ستون فقرات ممکن است در هر نقطهای از ستون فقرات رخ دهد، اما بیشترین شیوع در ناحیه کمر و گردن است.
شکستگی ستون فقرات در افرادی که تحت تأثیر عوامل خطر قرار دارند، مثل افراد مسن، زنان پس از یائسگی، افرادی با بیماریهای استخوانی، و افرادی که تحت تأثیر ترومای حاد قرار گرفتهاند، شایعتر است.
به طور کلی، دقت در تعیین شیوع این شکستگی ها سخت است، زیرا بسیاری از موارد ساده و بدون عوارض درمان شکستگی ستون فقرات گزارش نمیشوند. همچنین، برخی از شکستگیها نیاز به مداخله جراحی ندارند و با درمان غیرجراحی مانند استفاده از دستگاههای پشتیبانی و ترکیبات درمانی قابل بهبود هستند.
به طور کلی، براساس آمار منتشر شده، شکستگی ستون فقرات حدود 1 درصد تا 2 درصد از تمام شکستگیهای استخوانی را تشکیل میدهد. اما با توجه به رشد جمعیت سالمند و زیاد شدن نسبت افراد مسن در جوامع، انتظار میرود که شیوع شکستگی ستون فقرات افزایش یابد.
اهمیت تشخیص و درمان صحیح و به موقع شکستگی ستون فقرات بسیار مهم است، زیرا ممکن است منجر به مشکلات جدی مانند عقبماندگی عصبی، کمردرد مزمن، عدم توانایی حرکتی و اختلال در کیفیت زندگی شود.
علائم شکستگی ستون فقرات
علائم شکستگی ستون فقرات ممکن است متفاوت باشد و به عواملی مانند مکان و شدت شکستگی، سن و وضعیت عمومی فرد بستگی داشته باشد. اما در بیشتر موارد، علائم برای درمان شکستگی ستون فقرات عبارتند از:
- درد شدید: درد قوی در ناحیه پشت و کمر که ممکن است تا نقاط دیگری از بدن هم تاباندازی کند.
- محدودیت حرکت: ممکن است دچار محدودیت در حرکت کمر و گردن شوید. این محدودیت میتواند ناشی از درد، آسیب به ناحیه عصبی یا عدم استحکام استخوان باشد.
- تغییر در قامت: شکستگی ستون فقرات میتواند منجر به تغییر در قامت فرد شود. افراد ممکن است قد کوتاهتری داشته باشند یا خم شده و خم شده به نظر برسند.
- تهوع و استفراغ: در برخی موارد شکستگی ستون فقرات، اعصاب و عروق در نزدیکی محل شکستگی تحت فشار قرار میگیرند که ممکن است منجر به تهوع و استفراغ شود.
- احساس ضعف یا فلج: شکستگی ستون فقرات میتواند باعث آسیب به ناحیه عصبی شود و منجر به احساس ضعف یا فلج در اعضاء تحتالظهر یا بدن شود.
تشخیص شکستگی های ستون فقرات
تشخیص شکستگی ستون فقرات باید توسط یک پزشک متخصص انجام شود. برای تشخیص درمان شکستگی ستون فقرات ، پزشک ممکن است از روشها و آزمونهای زیر استفاده کند:
- معاینه فیزیکی: پزشک با بررسی ناحیه دردناک و مورد شکستگی ممکن است به دنبال علائمی از شکستگی باشد، مانند تغییر در قامت، تورم، احساس ناراحتی و حساسیت در ناحیه مورد آزار.
- تصویربرداری: برای تایید تشخیص و بررسی جزئیات بیشتر، پزشک ممکن است از روشهای تصویربرداری مانند ایکسری، CT اسکن (اسکن تشدید نوری) یا MRI (تصویربرداری تشدید مغناطیسی) استفاده کند. این آزمونها ممکن است نشان دهنده شکستگی، خراش، ترک یا آسیب دیگر در ستون فقرات باشند.
- آزمونهای عصبی: پزشک ممکن است آزمونهای عصبی انجام دهد تا بررسی کند که آیا شکستگی ستون فقرات به اعصاب و عروق نزدیکی آسیب رسانده است. این آزمونها میتوانند شامل آزمون حس و حرکت، آزمون سرعت عصبی و آزمون رفلکس باشند.
- سایر آزمونها: در برخی موارد، پزشک ممکن است نیاز به آزمونهای دیگری مثل خونریزی، آزمایشهای تشدید عملکرد کلیه یا اندازهگیری چگالی استخوان داشته باشد تا سطح عمومی سلامتی بیمار را بررسی کند.
گزینه های درمانی برای شکستگی های ستون فقرات
درمان شکستگی ستون فقرات به عواملی مانند نوع و شدت شکستگی، محل آسیب، وضعیت عمومی بیمار و سایر عوامل بستگی دارد. در ادامه، چندین گزینه درمانی رایج برای شکستگی ستون فقرات ذکر شده است:
- کاهش فشار و استحکام: در برخی موارد، با استفاده از دستگاههای پشتیبانی مانند ستون فقرات مصنوعی (پشتیبان)، کورست کمری یا تیرهای فلزی، فشار و استحکام بر روی ناحیه شکستگی کاهش مییابد. این روش به کمک اندازهگیری قدرت و استحکام استخوان کمک میکند تا آسیب را ترمیم کند.
- جراحی: در برخی موارد، شکستگی ستون فقرات نیاز به جراحی دارد، به خصوص زمانی که استحکام استخوان به شدت کاهش یافته یا عصبها و نخاع تحت فشار قرار دارند. در جراحی، پزشک استفاده از مهرهگذاری، جفت کردن و اندازهگیری استخوان، تثبیت با پیچها یا صفحههای فلزی و رفع فشار روی ناحیه آسیب دیده را در نظر میگیرد.
- درمان دارویی: درمان دارویی ممکن است شامل مصرف دردآور ها برای کنترل درد، مصرف مکملهای کلسیم و ویتامین D برای افزایش استحکام استخوان و مصرف داروهایی که به بهبود ترمیم استخوان کمک میکنند، باشد.
- فیزیوتراپی و توانبخشی: بعد از جراحی یا درمان غیرجراحی، فیزیوتراپی و توانبخشی ممکن است به شما کمک کند تا قوای عضلانی خود را تقویت کنید، استقامت و انعطاف پذیری بدن را بهبود بخشید و بهبود عملکرد حرکتی خود را تسهیل کنید.
ورتبروپلاستی برای تزریق سیمان به مهره کمر
ورتبروپلاستی یا کیفوپلاستی (Vertebroplasty) یک روش جراحی تزریقی است که در آن سیمان خاصی به مهرههای فشرده و آسیب دیده در ناحیه کمر تزریق میشود. این روش برای تسکین درد در اثر شکستگی کمر و استحکامدهی به استخوان مهره استفاده میشود.
طریقه انجام ورتبروپلاستی عموماً به شرح زیر است:
- آمادهسازی: بیمار به صورت خوابانده شده و تحت تأثیر بی حسی قرار میگیرد. منطقه کمر با استفاده از الکتروکاتتر (الکتروشوک) موضعی یا تزریق مواد مخدر محلی بی حس میشود.
- راهاندازی و راههای دسترسی: پزشک با استفاده از راهکارهای تصویربرداری (مانند ایکسری یا CT اسکن) راهی برای سرنگ ورودی به مهرههای فشرده پیدا میکند.
- تزریق سیمان: یک سرنگ ویژه با استفاده از راههای دسترسی کشیده میشود و سیمان خاص (معمولاً پلیمتیل متاکریلات) به محل شکستگی تزریق میشود. سیمان در طی عملیات به صورت مایع است و پس از تزریق، سریعاً سفت شده و استحکام مهره را بهبود میبخشد.
- پایان عملیات: بعد از تزریق سیمان، سرنگ جدا شده و منطقه تزریق با سیتوکریت (پلاستر مشابه) پوشیده میشود.
ورتبروپلاستی به عنوان یک روش تسکین درد نسبتاً سریع پس از عمل، بازگشت سریع به فعالیت های روزمره و کاهش نیاز به مصرف داروهای درد آور شناخته شده است. با این حال، ممکن است این روش برای همه موارد شکستگی ستون فقرات مناسب نباشد و میتواند خطراتی مانند عفونت، ترشح خون (هماتوم) یا آسیب به بافتهای اطراف داشته باشد.
کیفوپلاستی برای تزریق سیمان به مهره کمر
کیفوپلاستی یا همچنین به عنوان کیفو پلاستی بکار میرود تا درمانی جهت تقویت و استحکام بخشیدن به مهره کمر (مهره های فقرات) انجام دهد. این روش به صورت یک روش جراحی کی غیر تهاجمی (non-invasive) است و با استفاده از مصالح سیمانی یا چسب مشابه، به مهره های ضعیف و شکننده کمک میکند تا استحکام خود را بهبود بخشند.
در روش کیفوپلاستی، ابتدا یک مواد از نوع سیمانی به مهره تزریق میشود. این سیمان یا ماده چسبنده به محض تماس با هوا سفت شده و مهره را در جای خود حکمت داده و به مهره کمک میکند تا استحکام خود را بهبود بخشد. این روش معمولاً برای درمان شکستگی های فشرده یا خمیدگی در مهره های کمر استفاده میشود.
کیفوپلاستی معمولاً توسط یک جراح ارتوپدی انجام میشود و میتواند به عنوان روش درمانی برای مهره های ضعیف، شکستگی های فشرده یا خمیدگی مهره های کمر مورد استفاده قرار گیرد. با این حال، همیشه بهتر است با پزشک خود در مورد گزینه های درمانی مناسب برای شرایط خاص خود صحبت کنید، زیرا کیفوپلاستی نه همیشه برای همه بیماران مناسب است و بسته به شرایط فردی و عوارض بالقوه ممکن است تغییر کند.
مراقبتهای لازم بعد از عمل تزریق سیمان
مراقبتهای بعد از عمل تزریق سیمان در کیفوپلاستی شامل مراقبتهای زیر میشود:
- رعایت استراحت: پس از عمل، شما نیاز به استراحت و کاهش فعالیت فیزیکی دارید. پزشک شما ممکن است یک زمان مشخص برای استراحت تعیین کند، که در این مدت باید فعالیت های سنگین را اجتناب کنید.
- مصرف داروها: پزشک ممکن است داروهای مسکن و ضد التهابی را تجویز کند تا درد و التهاب پس از عمل را کنترل کند. بر اساس دستورات پزشک، داروها را به موقع و به درستی مصرف کنید.
- استفاده از کمربند پشتی: پزشک ممکن است به شما توصیه کند که در طول روز از کمربند پشتی استفاده کنید تا محدودیت و حمایت اضافی به مهره ها ارائه دهید.
- تمرینات فیزیوتراپی: پس از عمل، ممکن است به شما تمرینات فیزیکی و توانبخشی توصیه شود. این تمرینات کمک میکنند عضلات پیرامون مهره ها را قویتر کنند و استحکام مهره ها را افزایش دهند.
- رعایت دستورات خاص: بر اساس توصیههای پزشک، باید همه دستورات و محدودیتهای بعد از عمل را رعایت کنید. این شامل ممنوعیت از حرکات و جابجایی های خطرناک، قرارگیری در حالت صحیح در خواب و نگهداری مناسب در حین فعالیت های روزمره است.
- پیگیری با پزشک: باید نوبتهای مراقبت پس از عمل را با پزشک خود رعایت کنید. پزشک ممکن است نیاز به ارزیابی تکمیلی داشته باشد و به شما راهنمایی های بیشتری در مورد بازگشت به فعالیت های عادی و بهبود کامل شما ارائه دهد.